La traducción de este texto viene de la mano de nuestra voluntaria Tamara Amor.
Seguir una dieta rica en productos de origen animal puede alterar nuestra microbiota más rápido que tomar un antibiótico.
Si buscas en internet “enfermedad de Crohn y dieta” o “colitis ulcerosa y dieta”, los primeros resultados son una mezcla de consejos contradictorios, como se muestra en el minuto 0:15 de mi video Prevenir la enteropatía inflamatoria con la alimentación.
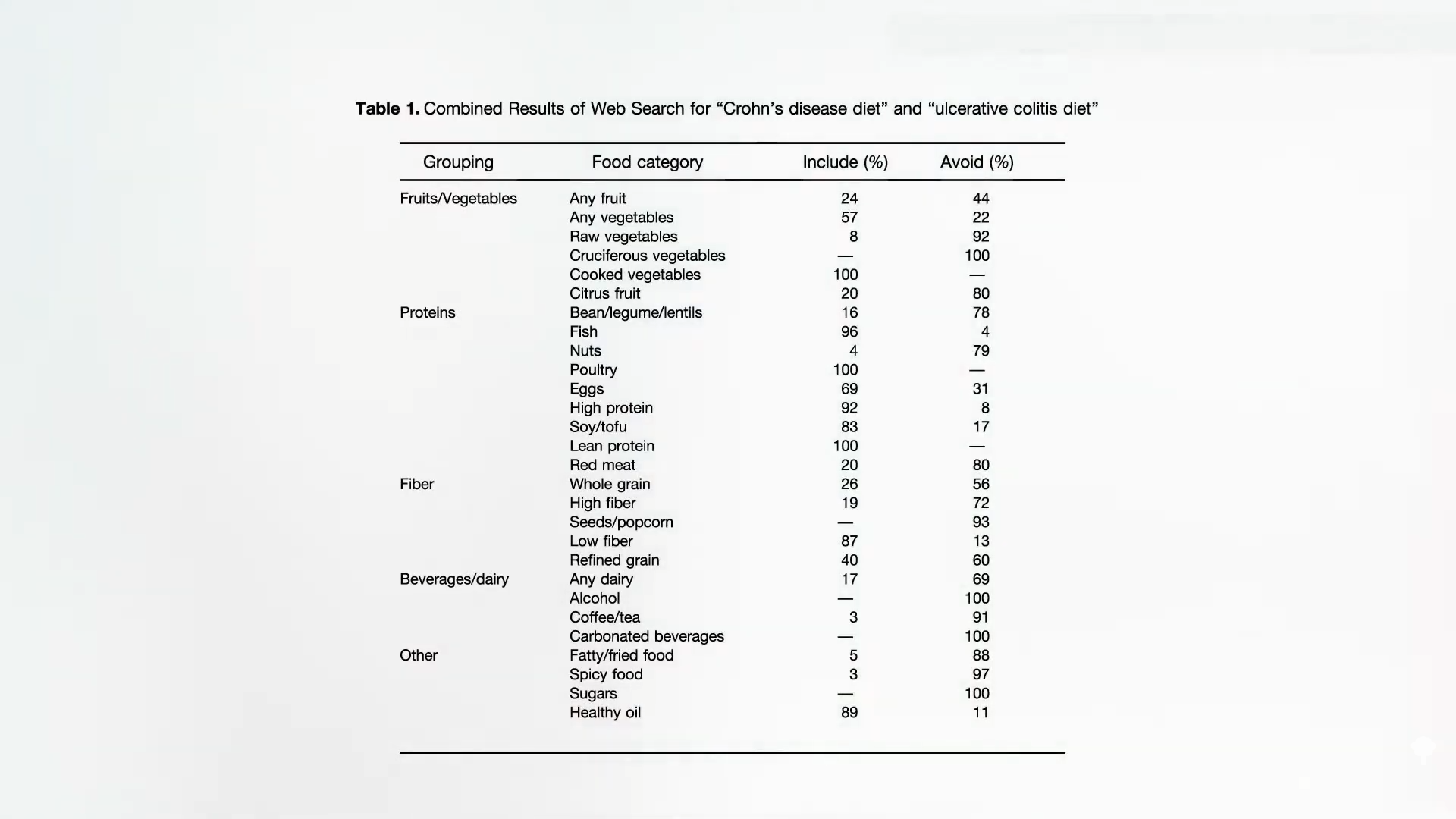
¿Qué dice la ciencia? Una revisión sistemática de la literatura médica sobre la ingesta dietética y el riesgo de desarrollar enfermedades inflamatorias intestinales revela que la enfermedad de Crohn está asociada con el consumo de grasas y carne, mientras que la fibra dietética y las frutas parecen tener un efecto protector. Se observan las mismas asociaciones en la colitis ulcerosa, la otra gran enfermedad inflamatoria intestinal. Se ve un mayor riesgo con el consumo de grasa y carne, y un efecto protector con la ingesta de vegetales.
¿Por qué, según este metaanálisis de 9 estudios independientes, los consumidores de carne tienen aproximadamente un 50% más de riesgo de padecer enfermedades inflamatorias intestinales? Una posibilidad es que la carne actúe como vehículo de bacterias que desempeñan un papel en el desarrollo de estas enfermedades. Por ejemplo, la carne contiene “grandes cantidades de Yersinia”. Es posible que los residuos de antibióticos en la carne también alteren nuestro microbioma, pero la Yersinia es una bacteria psicrófila, lo que significa que puede crecer a temperaturas de refrigeración, y se ha encontrado una asociación significativa entre esta bacteria y las enfermedades inflamatorias intestinales (EII). Esto respalda la hipótesis de que una infección por Yersinia podría ser un desencadenante de EII crónica.
El consumo de proteína animal se asocia con un riesgo 3 veces mayor de padecer enfermedades inflamatorias intestinales, mientras que la proteína vegetal no muestra esta relación, como puedes ver a continuación y en el minuto 1:39 de mi video. ¿Por qué? Una razón es que la proteína animal podría contribuir a la formación de productos bacterianos tóxicos, como el sulfuro de hidrógeno, conocido como el gas con olor a huevo podrido. El sulfuro de hidrógeno no es solo “uno de los principales compuestos malolientes en las flatulencias humanas”, también es “un veneno que se ha implicado en la colitis ulcerosa”. Así que, si sigues una dieta rica en carne y baja en carbohidratos, no solo se trata de un problema de “flatulencias malolientes”, sino también de un mayor riesgo de síndrome del intestino irritable, enfermedad inflamatoria intestinal (colitis ulcerosa) y, eventualmente, cáncer colorrectal.

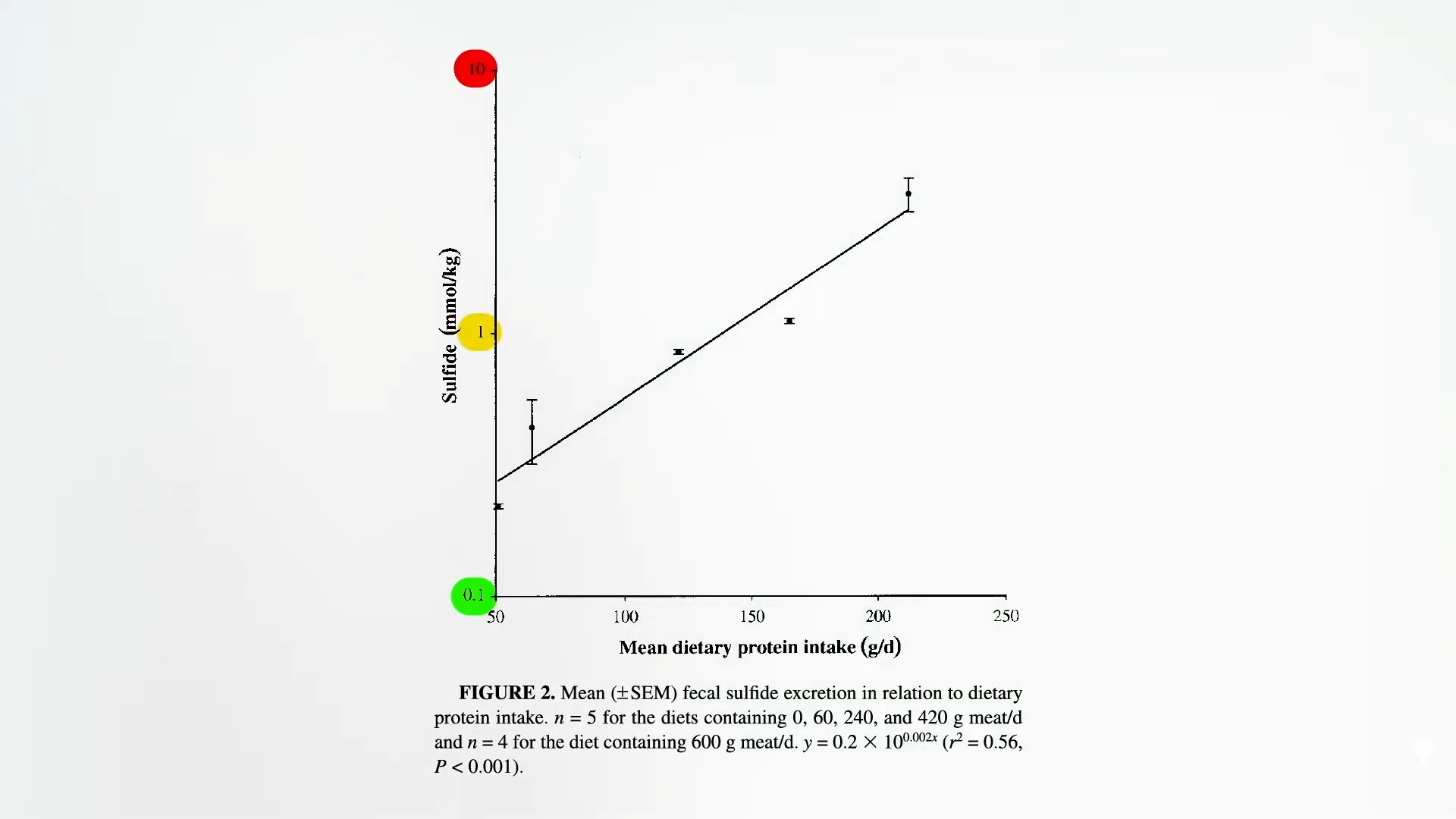
El sulfuro de hidrógeno en el colon proviene de los aminoácidos que contienen azufre, como la metionina, que se concentran en las proteínas animales. También se añaden sulfitos como conservantes a algunos vinos y frutas desecadas no orgánicas, pero los aminoácidos con azufre podrían ser más relevantes. Cuando los investigadores aumentaron de forma progresiva la cantidad de carne en la dieta de los participantes, observaron un aumento exponencial en los niveles de sulfuros fecales, como se muestra a continuación y en el minuto 2:37 de mi video.
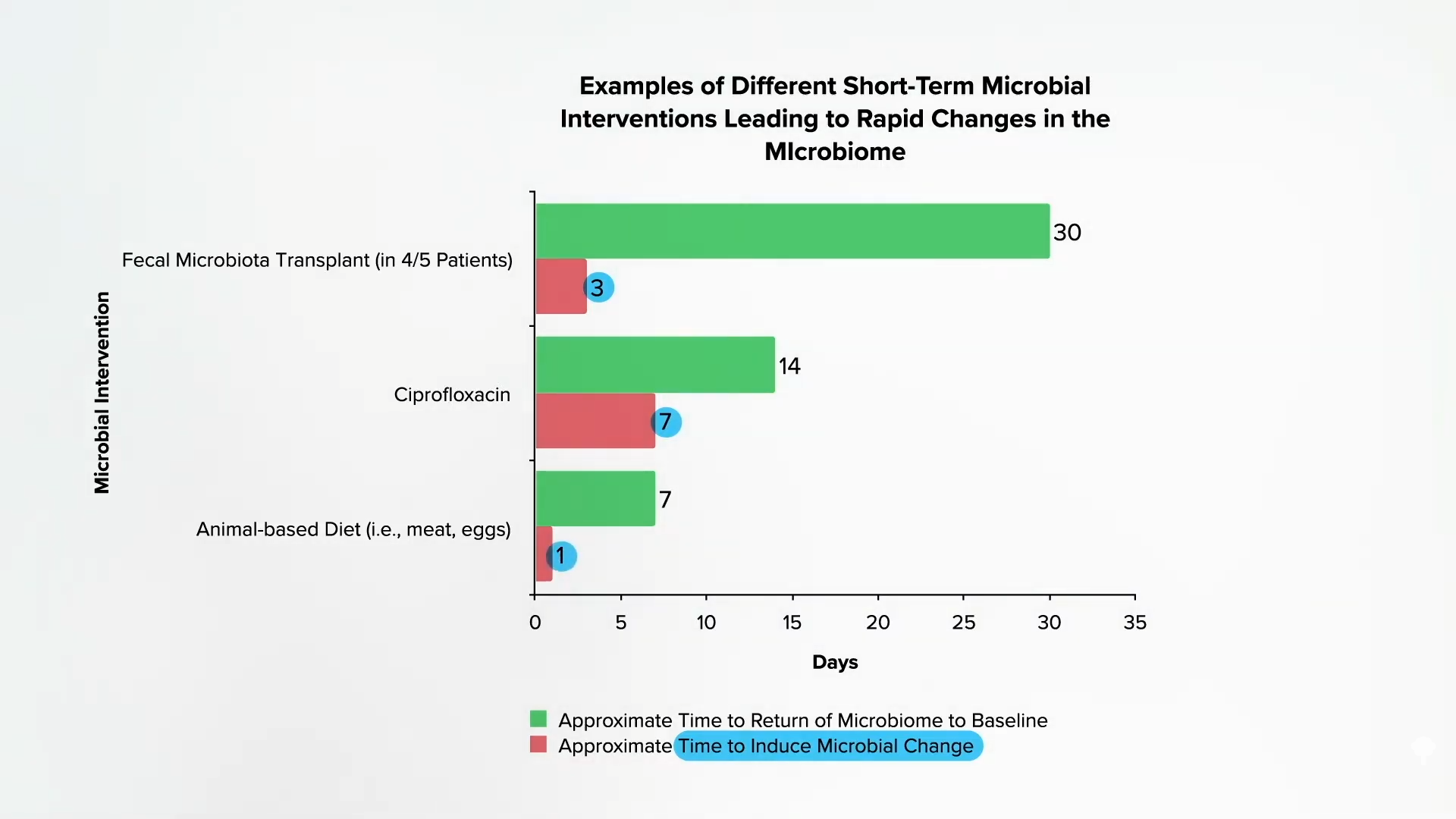
Ciertas bacterias, como Bilophila wadsworthia, pueden utilizar el azufre que llega a nuestro colon para producir sulfuro de hidrógeno. Seguir una dieta basada en productos de origen animal, con gran cantidad de carne, huevos y lácteos, podría favorecer el crecimiento de esta bacteria en particular. La gente suele subestimar el impacto tan drástico que tiene la dieta en nuestra microbiota intestinal. Como se muestra a continuación y en el minuto 3:12 de mi video, cuando una persona recibe un trasplante fecal, pueden pasar 3 días hasta que su microbioma cambie. Si se toma un antibiótico fuerte como Cipro, puede tardar una semana. Pero si empezamos a comer una dieta rica en carne y huevos, en solo un día nuestro microbioma puede cambiar —y no para bien—. La maquinaria bacteriana responsable de producir sulfuro de hidrógeno puede duplicarse, y esto concuerda con la idea de que “los cambios en la microbiota intestinal inducidos por la dieta pueden contribuir al desarrollo de enfermedades inflamatorias intestinales”. En otras palabras, el aumento de compuestos de azufre en el colon al consumir carne “no solo es relevante en el estudio de los gases intestinales”, “sino que también podría ser importante en la patogénesis de la colitis ulcerosa…”.
 Nota médica:
Nota médica:
Esta es la primera parte de una serie de tres videos. No te pierdas La mejor dieta para el tratamiento de la colitis ulcerosa y La mejor dieta para el tratamiento de la enfermedad de Crohn.
